Паратиреоидната хирургия, клинично наричана „паратиреоидектомия“, е процедура, която най-често се използва за лечение на първичен хиперпаратиреоидизъм (pHPT), при която паращитовидната жлеза произвежда твърде много паратиреоиден хормон (PTH).
Човешкото тяло има четири малки паращитовидни жлези с форма на пеперуда, разположени в шията. Те регулират нивата на калций в кръвта. Когато един или повече от тях са твърде активни или са засегнати от рак на паращитовидната жлеза (PC), тези нива са повишени, състояние, наречено хиперкалциемия.
Шидловски / Гети Имиджис
Най-често засяга жените в постменопауза, въпреки че хората от всяка възраст и пол могат да го получат, pHPT може да доведе до редица симптоми, включително бърза загуба на тегло, неравномерен сърдечен ритъм и треперене, наред с други.
В днешно време паращитовидната хирургия се провежда предимно като минимално инвазивна, целенасочена процедура, а не като отворена операция. С цел премахване на проблемната жлеза или жлези, тя има 95% успеваемост в разрешаването на хиперпаратиреоидизъм и е възможност за лечение на някои случаи на рак на паращитовидната жлеза.
Ако тази операция е била показана за вашето състояние, разбирането как работи, както и как изглеждат подготовката и възстановяването е абсолютно критично. Колкото повече знаете за паращитовидната хирургия, толкова по-добре ще бъдете.
Какво представлява паращитовидната хирургия?
Парахиреоидната хирургия обикновено е планирана операция, посочена след диагностициране на pHPT или друг проблем с паращитовидната жлеза. Извършва се или като по-отворена процедура, наречена двустранно изследване, или като минимално инвазивна паратиреоидна хирургия (MIP), известна като насочена паратиреоидектомия.
Целта е да се премахне засегнатата, подута и възпалена жлеза или жлези. Тъй като 85% до 90% от пациентите имат само една такава жлеза, MIP се превърна в най-често срещания подход.
Изпълнява се, докато сте под обща анестезия и сте приспани или използвате локализирана упойка, MIP разчита на по-малки разрези и специализирани инструменти за намаляване на въздействието на тази операция. Хирурзите могат също да използват ендоскопски, ръководени от изображения или роботизирани техники за извършване на тази работа.
Тези по-малко инвазивни техники значително намаляват времето за рехабилитация и намаляват вероятността от усложнения.В зависимост от обхвата на процедурата може да успеете да се приберете в същия ден, въпреки че някои пациенти се нуждаят от нощ в болница.
Противопоказания
Както при всяка операция, може да има пациенти, които не са добри кандидати за процедурата. Факторите, които могат да противопоказват минимално-инвазивната паратиреоидна хирургия, включват:
- Някои случаи на рак на паращитовидната жлеза могат да бъдат по-добре лекувани с други операции или лечения, въпреки че може да се обмисли и по-отворен, двустранен подход за изследване. MIP обикновено няма да се използва в тези случаи.
- Наследственият хиперпаратиреоидизъм, при който хиперпаратиреоидизмът е генетично наследен, може също да не бъде разрешен с паратиреоидна хирургия.
- Мултигландуларното заболяване, при което множество паращитовидни жлези имат аденом или са подути, се лекува най-добре с помощта на традиционната двустранна техника на изследване.
В допълнение, някои състояния се считат за относителни противопоказания, което означава, че лекарите ще трябва да преценят дали операцията е подходяща поради допълнителен риск. Те включват:
- История на хирургията на шията
- Активно приемане на лекарства за разреждане на кръвта
- Хронично бъбречно заболяване
- Предишно нараняване на повтарящия се ларингеален нерв
- Болестно затлъстяване: Индекс на телесна маса (ИТМ) над 40
Други фактори също могат да играят роля при решението да се подложите на тази операция и в крайна сметка лекарят трябва да реши дали е вероятно да бъде безопасен и ефективен за вас.
Потенциални рискове
Въпреки че са много успешни, има някои рискове от операция:
- Повтарящо се нараняване на ларинкса: Ако повтарящият се ларингеален нерв, който регулира гласните струни, се нарани по време на процедурата, може да се получи временна или постоянна дрезгавост. Първият от тях се среща в 5% от случаите, а вторият в около 1%.
- Ниско ниво на калций в кръвта: В някои случаи отстраняването на паращитовидната жлеза води до недостатъчни нива на калций в кръвта. Приемът на добавки с витамин D и калций помага за коригирането на този проблем.
- Кървене: Много рядко - при 1 на 300 случая - има прекомерно кървене поради процедурата, което удължава престоя в болницата.
- Инфекция: Инфектираните разрези водят до подуване, топлина и подпухналост около мястото на операцията, както и до висока температура.
- Затруднено дишане: Друго рядко усложнение е затрудненото дишане след операция, което отзвучава с течение на времето в почти всички случаи.
Цел на паращитовидната хирургия
Парахиреоидната хирургия най-често се използва като лечение на първичен хиперпаратиреоидизъм. Това състояние обикновено възниква поради растежа на доброкачествени тумори, наречени аденоми на жлезите, което ги кара да се подуят и увеличат.
Въпреки че е възможно медицинско управление на pHPT, тази процедура се оказа най-ефективният и рентабилен подход към това състояние, но не всеки случай на pHPT го налага и тази операция също може да бъде разглежда се при случаи на рак на паращитовидната жлеза.
Специфичните показания за паращитовидна хирургия включват:
- Симптоматичен хиперпаратиреоидизъм: Досега най-честата причина хирургията се използва в случаите, когато хиперпаратиреоидизмът води до значителни симптоми, като неравномерен сърдечен ритъм, мускулни спазми, дехидратация и други.
- Възраст: Ако се установи хиперпаратиреоидизъм при лица на възраст под 50 години - независимо дали симптоматични или не - ще се препоръча операция.
- Асимптоматичен хиперпаратиреоидизъм с повишен калций: В безсимптомни случаи ще се обмисли хирургическа намеса, когато нивата на калций в кръвта са с 1 милиграм (mg) на децилитър (dL) над нормалния диапазон. В дългосрочен план това може да бъде много изтощително.
- Хиперпаратиреоидизъм и остеопороза: Пациенти с остеопороза (влошаване на костите) и / или фрактури на прешлени, свързани с това състояние, заедно с хиперпаратиреоидизъм, също са добри кандидати.
- Хиперпаратиреоидизъм и бъбречни (бъбречни) проблеми: Хирурзите ще посочат операция, ако състоянието е налице заедно с камъни в бъбреците или други нарушения.
- Рак на паращитовидната жлеза (паращитовидния карцином): Хирургията може да бъде показана и в някои случаи на рак на паращитовидната жлеза, въпреки че това обикновено се прави само с помощта на открита двустранна техника за изследване.
Хиперпаратиреоидизмът и други състояния на паращитовидната жлеза са сравнително сложни за диагностициране и това често е многоетапен процес. Могат да се използват няколко вида тестове:
- Физически преглед и оценка: Първата стъпка във всяка диагноза включва физическа и консултация, при която се обсъждат и оценяват предишната медицинска история, настоящите предписания и критериите за здравето.
- Кръвни и хормонални тестове: От съществено значение за диагнозата е оценката на нивата на калций и витамин D в кръвта. Освен това пробите ще бъдат тествани за наличие на други проблеми, като бъбречни проблеми, както и общото ниво на PTH.
- Ултразвук: Този тип изображения, известен още като сонография, разчита на използването на много високочестотни звукови вълни за създаване на изображения на паращитовидните и щитовидната жлеза.
- Електрокардиограма (ЕКГ): При пациенти на 40 или повече години ще се използва и тази неинвазивна оценка на електрическата активност на сърцето. Това открива аритмичен сърдечен ритъм, който може да придружава хиперпаратиреоидизъм.
- CT сканиране: Това използва комбинация от рентгенови лъчи и компютър, за да създаде снимки на вашите органи, кости и други тъкани. Той показва повече подробности от обикновения рентген.
- Аспирация на фина игла: Това включва използването на тънка игла за достъп до паращитовидната жлеза и отстраняване на малка проба. След това се изследва за наличие на ракови клетки.
- Оптична ларингоскопия: Този тест на функцията на гласните струни се извършва с помощта на ендоскоп, който е прибираща се тръба с камера в края. Това позволява отблизо, видео оценка на засегнатата жлеза или жлези.
- Сканиране с компютърна томография (CT): Друг често използван метод за изображения е CT сканирането, което използва множество рентгенови лъчи от множество ъгли, за да направи 3-D компютърен модел на вашата паращитовидна жлеза.
- Сканиране със сестамиби: Този подход за ядрено изобразяване използва радиоактивни елементи за високо детайлно изобразяване на паращитовидната жлеза. Това включва инжектиране на безопасен радиоактивен материал в кръвния поток, който може да бъде взет с помощта на специализирани камери.
Как да се подготвим
Може би най-важният аспект на подготовката за паращитовидната хирургия е обучението на пациентите. Ако това е посочено за вас, трябва да разберете как работи, как да се подготвите и какво още можете да направите, за да осигурите добър резултат.
Ще бъдете посъветвани много по време на срещите преди вашата процедура, така че обръщайте голямо внимание. Не се колебайте да зададете на ендокринния хирург всички въпроси, които имате, и да ги уведомите, ако има някакви промени в здравословното ви състояние.
Местоположение
Парахиреоидната хирургия се извършва в операционната зала (ИЛИ) на болница. Какво можете да очаквате там по отношение на настройката? Ето кратко описание на това, което ще намерите:
- Операционна маса: Ще бъдете поставени на регулируема операционна маса, която позволява на хирурзите да извършват работата.
- Светлини: Много яркото осветление е от решаващо значение за успеха на операцията, така че ще има определени светлини.
- Монитори: Тъй като тази операция се извършва под обща анестезия, ще бъдете свързани с машини, измерващи сърдечната дейност, нивото на кислород в кръвта, дишането и други мерки, докато спите.
- Анестезиологичен апарат: По време на процедурата ще бъдете интравенозно прикачени към машина, която доставя точни дози от лекарствата, които блокират болката и / или ще ви приспят.
- Хирургически инструменти: Ще има тави, поставени с хирургически инструменти, като скалпели, хирургически ножици и други, необходими за извършване на операцията.
- Респиратор и дихателно оборудване: За да сте сигурни, че получавате достатъчно кислород, докато сте под упойка, ще дишате с помощта на респиратор.
- Образи: В много случаи по време на операцията ще се използват образни техники, които да помогнат за насочването на работата. Сканиране със сестамиби може да се използва, за да помогне на хирурзите да идентифицират точното местоположение на проблемната паращитовидна жлеза.
- Ендоскоп: Някои подходи към MIP включват използването на тази регулируема хирургична камера, която предава в реално време видео на засегнатия регион на монитор.
- Роботизирана помощ: По-нова иновация в MIP е използването на роботизирана помощ. Използвайки изображения в реално време, ендокринният хирург контролира роботизираните ръце, за да извърши внимателно операцията.
Какво да облека
Когато трябва да решите какво да носите в деня на операцията, помислете за удобство и практичност. Лекарите препоръчват да се наблегне на следното, когато става въпрос за гардероб:
- Изберете свободно прилягане и подчертайте комфорта. Уверете се, че ризите или сутиените не са прекалено тесни.
- Пропуснете козметиката и екстрите като грим, лак за нокти, лосиони или кремове.
- Не носете дезодорант, парфюм или какъвто и да е аромат.
- В деня на операцията не трябва да се използва лак за коса, щипки за коса или връзки за коса.
- Оставете бижута у дома, включително обеци, сватбени пръстени и часовници.
Храни и напитки
За самата паратиреоидна хирургия няма диетични ограничения в навечерието на операцията. Ако обаче се използва обща анестезия, има няколко насоки за деня преди операцията:
- Без храна или напитки след полунощ вечерта преди операцията.
- Въздържайте се от алкохол поне 24 часа преди уговорката.
- Пийте вода с лекарства, ако е необходимо, но се опитайте да не пиете нищо след полунощ.
Лекарства
За да ви помогне да подготвите тялото си за паращитовидна хирургия, медицинският екип може да ви посъветва да приемате калциеви добавки, като целите прием на 1000 до 1200 mg от този минерал на ден.
Най-общо казано, ще има малко ограничения относно предписаните лекарства и лекарства без рецепта, както и билкови или хранителни добавки, които можете да приемате преди операция на паращитовидната жлеза.Въпреки това, поради тяхната тенденция към увеличаване на кървенето, може да се наложи да се променят дозите на някои, докато други може да се наложи да се избягват направо. Ето бърза разбивка:
- Лекарства за кръвно налягане: Тези лекарства включват Lotensin (беназеприл), Prinivil или Zestril (лизиноприл) и хидрохлоротиазид (HCTZ), наред с други. Те не трябва да се приемат в деня на операцията.
- Разредители на кръвта: Дозите лекарства за разреждане на кръвта също трябва да бъдат коригирани. Те включват Coumadin (варфарин), който трябва да се спре пет дни преди операцията, и хепарин, който трябва да се спре 12 часа преди процедурата. Антитромбоцитни агенти, като Plavix (клопидогрел), наред с други, може също да се наложи да се коригират дозите.
- Аспирин: Това често облекчаващо болката и противовъзпалително лекарство, продавано под различни търговски марки, като Ecotrin, също има тенденция да разрежда кръвта. Лекарите съветват да се освободите от това лекарство поне седем дни преди операцията.
- Нестероидни противовъзпалителни лекарства (НСПВС): Този клас лекарства включва Advil или Motrin (ибупрофен), Aleve или Midol (напроксен) и Celebrex (целекоксиб), наред с други. Те трябва да бъдат спрени седем дни преди операцията.
- Лекарства за диабет: Перорални лекарства за диабет като глюкофаж (метформин), глибурид (глиназа) и други не трябва да се приемат сутрин на операцията. Освен това може да се наложи да се коригират дозите на инсулина.
- Други предписани лекарства: Виагра (силденафил), премарин и инхибитори на моноаминооксидазата (МАО), като Marplan (изокарбоксазид), Nardil (фенелзин), Emsam (селегилин) и други трябва да бъдат спрени 24 часа преди операцията.
- Билкови добавки: Много билки, като жълт кантарион, ефедра, гинко добавки и омега 3 мастни киселини, наред с други, също могат да причинят излишно кървене, както и витамин Е или мултивитамини, съдържащи го. Приемът трябва да спре поне една седмица преди операцията.
Кажете на Вашия лекар какво приемате
Уверете се, че сте в състояние да предоставите на Вашия лекар пълен отчет за всички предписани лекарства и лекарства без рецепта, както и за всички билки или добавки, които приемате. Модифицирайте дозировките само според препоръките и не се опитвайте да правите никакви корекции сами.
Какво да донеса
Независимо дали в крайна сметка ще останете за една нощ в болницата след паратиреоидна операция, ще бъде важно да помислите какво да вземете със себе си. Ето някои основни неща за опаковъчния списък:
- Информация за застраховка / лична карта винаги е добре да имате заедно, но не забравяйте да оставите ценности с любим човек или у дома.
- Списък с лекарства, които приемате в момента, както предписани, така и без рецепта.
- Важна е и информацията за алергията; може да искате писмен запис за това.
- Информацията за здравни прокси законно определя член на семейството или любим човек като адвокат за вас с правомощия за вземане на решения, докато сте на операция и сте в неработоспособност.
- Може да са необходими калъф за очила или контактни лещи, тъй като може да се наложи да вземете корекция на зрението преди операцията.
- Калъф за слухови апарати също може да е необходим, тъй като понякога те трябва да бъдат извадени преди операцията.
- В болниците трябва да се носят протези; носете случай, тъй като може да се наложи да ги извадите преди операцията.
- Машината CPAP / BiPAP, използвана за подпомагане на дишането, също трябва да се носи в болницата.
- Халатът и чехлите също могат да бъдат полезни за комфорт, ако трябва да пренощувате в болницата; може би е добра идея да се разберете, дори ако очаквате да се приберете в същия ден.
- Тоалетни принадлежности като паста за зъби, четка за зъби, сапуни и други основи също могат да се окажат необходими, ако останете за една нощ.
- Книги / електроника за забавление също може да е добре да си имате, ако очаквате да се възстановите в болницата за една нощ.
- Вашият бастун, ако го използвате, трябва да дойде в деня на операцията.
- Ще бъде необходимо пътуване до вкъщи, тъй като постоперативните пациенти не могат да шофират; уговорете се с близки или помолете болницата да помогне за организирането на транспорта.
Предварителни промени в начина на живот
Тъй като паратиреоидната хирургия се понася добре, не са необходими твърде много предоперативни промени в начина на живот. Правенето на следното ще помогне за намаляване на риска от усложнения:
- Откажете се от тютюнопушенето: Пушенето на тютюн, вейпинг или използването на други никотинови продукти може да повлияе сериозно на възстановяването. Трябва да се въздържите поне 24 часа преди назначаването си.
- Консумация на алкохол: Ще бъдете помолени да се въздържате от консумация на алкохол в продължение на 24 часа преди операцията.
- Отслабване: Пациентите със затлъстяване (с ИТМ над 40) са изложени на по-висок риск от усложнения. Като такива може да Ви бъде препоръчано да направите промени в диетата и начина на живот, за да контролирате теглото си преди операцията.
Какво да очаквате в деня на операцията
Много трябва да се случи непосредствено преди, по време и след операция на паращитовидната жлеза. Медицинският екип трябва да гарантира, че тялото ви е готово за процедурата, че самата операция е успешна и че първоначалното ви възстановяване протича гладко.
Като цяло, самата процедура отнема около един до три часа - в зависимост от обхвата на работата - въпреки че има значително количество предоперативна оценка, както и постоперативно възстановяване в болницата.
Както беше отбелязано, MIP подходите към тази операция значително намалиха времето за възстановяване и много пациенти ще могат да се приберат у дома в същия ден от процедурата.
Преди хирургията
Независимо дали имате MIP или двустранно изследване, ще бъде необходим панел от тестове в деня на операцията, преди работата да започне сериозно. Това първоначално оценяване, което се провежда в зала за предоперативен изпит, включва:
- Физическа оценка: Ще бъде извършена окончателна оценка на медицинската история и измерване на жизнените показатели, като сърдечна честота, телесна температура и кръвно налягане (наред с други). Това ще бъде окончателна оценка на готовността ви да се подложите на операция.
- Кръвни тестове: Абсолютно решаващи както за подготовката за тази процедура, така и за самата процедура, ще бъдат кръвните тестове. Това позволява на лекарите да получат представа за нивата на калций и витамин D, както и за нивата на PTH.
- Образи: Рентгеновите лъчи, ултразвукът на маточната шийка, сканирането със сестамиби или други методи обикновено се използват в деня на операцията като последно средство за локализиране на проблемната паращитовидна жлеза или жлези.
- Консултация с анестезиолог: Въпреки че консултацията с анестезиолога за определяне на подходящата за вас форма и дозировка на анестезия често се случва около седмица преди операцията, тя може да се случи и в същия ден. Преди да бъдете отведени в ИЛИ (или малко след като пристигнете), ще се срещнете с анестезиологията си и ще бъдете оценени.
След като сте готови, ще бъдете отведени в операционната.
По време на хирургията
Докато по-инвазивният подход за двустранно проучване е високо ефективен, техниките на MIP са станали предпочитани поради това, че изискват по-малки разрези. Докато някои хирурзи усилват своя подход с ултразвук, ендоскопско изобразяване или роботизирана помощ, целта винаги е една и съща: да открият подути или възпалени паращитовидни жлези и да ги отстранят.
Типичната MIP техника протича по следния начин:
Постановка
След като бъдете отведени до ИЛИ, ще бъдете поставени на операционната маса и ще получите локализирана или обща анестезия. Ще Ви бъде поставена и инжекция на шийни нервни блокове, която напълно блокира съобщенията за болка при извършване на операцията.
След като хирургическият екип е сигурен, че ще бъдете правилно наблюдавани и че можете спокойно да дишате, те ще отбележат области на разреза, за да планират работата си.
Интраоперативен анализ на PTH (IOPTH)
Стандартен аспект на паратиреоидната хирургия ще бъде измерването на нивата на PTH в кръвта, тъй като това ще е знак за успех или неуспех на операцията.
Взето от кръвни проби, IOPTH изследването се извършва непосредствено преди началото на процедурата (като базова линия), в точката, в която кръвоснабдяването на засегнатата жлеза е прекъснато (преди да бъде отстранена жлезата), пет минути след засегнатата жлеза (или жлези) е отстранен и след това отново на 10 и 20 минути след това.
Разрез
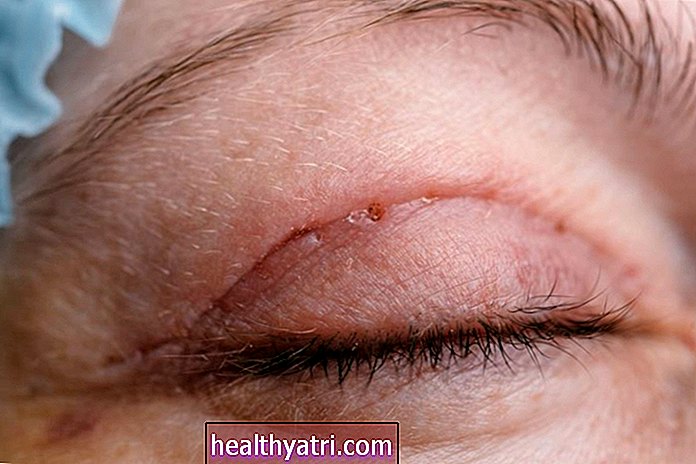
След като сте готови, лекарят внимателно ще направи малък, около 2 до 4-инчов разрез в средата на врата ви; това може да бъде вертикално или хоризонтално. Това позволява на хирурзите достъп до засегнатата област и локализират визуално засегнатата жлеза или жлези.
Обвързване на кръвоснабдяването
За да се предотврати излишното кървене и други проблеми, кръвоснабдяването на паращитовидната жлеза трябва да бъде притиснато и свързано.
Екстракция на паращитовидната жлеза
След като циркулацията бъде спряна, хирургът ще използва хирургически ножици или скалпел, за да отстрани внимателно подутата и възпалена паращитовидна жлеза (или жлези). В някои случаи хирурзите може да успеят да отстранят само аденом, ако има такъв.
Завършване
След като засегнатата жлеза бъде премахната - и IOPTH показва адекватно намаляване на нивата на калций в кръвта - вашият хирург ще може да затвори всички разрези и да завърши работата.
Имайте предвид, че в случаите, когато множество жлези са възпалени и подути - или ако е показан рак - двустранното изследване може да бъде единственият подход. Това е подобно на MIP, освен че се използва по-голям разрез и се изследват и четирите жлези (а не само проблемната).
И кой изпълнява тази работа? Ето бърза разбивка на вашия екип по хирургия:
- Хирург: Паратиреоидната хирургия се извършва под ръководството на ендокринен хирург, специалист по лечение на проблеми с жлезите в тялото. Този вид лекар има голямо обучение; на върха на медицинското училище, те ще са направили както резидентство в хирургия, така и програма за стипендии по ендокринна хирургия.
- Анестезиолог: Отговаря за осигуряването на подходящи количества анестетични лекарства, които се използват в хирургията, като същевременно следи реакцията на пациента към нея, анестезиологът е критичен член на хирургичния екип. Това е лекарят, с когото ще се срещнете преди операцията, за да обсъдите вашите нужди за управление на болката по време на процедурата.
- Сертифицирана регистрирана медицинска сестра анестезиолог (CRNA): Подпомагане на анестезиолога е CRNA, регистрирана медицинска сестра, обучена специално по анестезиология. Тези специалисти ще се занимават предимно с наблюдението на вашата здравна дейност, докато сте под обща или локализирана анестезия.
- Операционна сестра: Ще присъстват и регистрирани медицински сестри, специализирани в хирургията, които ще предоставят критична помощ на ендокринния хирург. Тези медицински специалисти трябва да получат сертификат за работа в специфични области на хирургията.
- Хирургични технологии: Главно отговарящи за осигуряването на правилна ИЛИ настройка и лесен достъп до необходимите хирургически инструменти, хирургическите технологии са сертифицирани от Националния съвет по хирургическа помощ (NBSA). Част от работата включва възможност за бързо идентифициране и предаване на хирургически инструменти според нуждите на лекаря.
- Жители / студенти по медицина: В болниците за преподаване може да срещнете и студенти по медицина и / или жители, тези, които току-що са завършили медицинско училище и работят за първи път като лекар.
- Асистент на лекари: Този тип професионалист може да практикува медицина, стига да бъде наблюдаван от лекар. Те могат да бъдат извикани, за да подпомогнат операцията или да поемат ръководството при зашиване и / или зашиване на разрези.
След операцията
След операцията, ако сте имали обща анестезия, ще се събудите в стая за възстановяване или в специално отделение за възстановяване след анестезия (PACU). Към този момент основните задачи са да се гарантира, че операцията е преминала добре и че няма непосредствени усложнения или възникващи проблеми.
Както споменахме, в зависимост от вашия статус, може да успеете да се приберете у дома същия ден от процедурата. Как изглежда възстановяването в болницата при паращитовидната хирургия? Ето какво се случва:
- Ще бъде направена оценка, за да се гарантира, че сърцето, белите дробове и тялото ви се възстановяват добре от процедурата и анестезията. Освен това могат да се извършват кръвни тестове или други изследвания за измерване на нивата на калций и PTH, за да се оцени цялостният успех на процедурата.
- Ще научите за управлението на болката от член на медицинския екип. Ако останете в болницата за наблюдение, може да получите течно болкоуспокояващо лекарство. За борба с болките в гърлото, които често следват тази процедура, може да Ви бъдат дадени и таблетки за смучене или спрей. Ще получите консултация относно предписаните болкоуспокояващи, както и какво друго можете да направите, за да поемете дискомфорта.
- Образованието за възстановяване също се случва преди да се приберете у дома. Тук медицинският екип ще обясни какво можете да направите, за да се грижите за разрезите си, какви симптоми трябва да бъдете нащрек, както и други аспекти, които ще се окажат съществени, когато се оправяте у дома.
- Нощувката не винаги е необходима; обаче, особено тези, на които са били отстранени повече от една паращитовидна жлеза, може да се наложи възстановяване в болница за една нощ. В тези случаи най-вероятно ще бъдете свързани с интравенозни, доставящи течности, временно ще бъдете поставени на течна диета и ще бъдете внимателно наблюдавани. IV обикновено се изважда на следващата сутрин.
След като Вашият лекар е сигурен, че състоянието Ви е стабилно, можете да функционирате с минимална помощ и сте направили необходимите мерки за успешно възстановяване, ще можете да отидете.
Възстановяване
Като се има предвид типично минимално-инвазивния характер на паратиреоидната хирургия, възстановяването е относително бързо и значително по-лесно, отколкото би било при по-обширни процедури. Като цяло, пълното възстановяване се очаква след една до две седмици.
До втора до четвърта седмица ще имате нужда от последваща среща. При тази среща работата на лекаря ще бъде да гарантира, че няма инфекция и че операцията е разрешила проблема успешно.
Как изглежда графикът за възстановяване? Ето кратко описание:
- Къпане: Избягвайте да се къпете или къпете в продължение на 24 до 48 часа след операцията; това предотвратява превръзката и превръзките на врата ви да се намокрит. След това изчакайте поне една седмица, преди да се изкъпете.
- Хранене и пиене: Освен ако не ви е необходим престой през нощта в болницата, трябва да можете да ядете и пиете нормално веднага щом привечер или през нощта на операционния ден. Някои може да искат да започнат с по-меки, по-лесни за поглъщане храни.
- Шофиране: Не шофирайте, докато приемате предписаните лекарства за болка, тъй като това може да наруши координацията и времето за реакция. Отделните случаи варират, но обикновено изминават три до четири дни, преди да се върнете зад волана.
- Тежко повдигане: Обикновено се препоръчва да избягвате вдигането на предмети, по-тежки от 10 килограма, както и по-тежки упражнения за поне една седмица.
- Работа: Очаква се повечето пациенти да получат една до две седмици почивка; можете обаче да се върнете по-рано, ако се чувствате готови. Ако работата ви включва тежко вдигане или прекомерно натоварване, най-добре изчакайте една до две седмици.
Изцеление
Един от най-важните аспекти на възстановяването е да се гарантира, че вашият разрез или разрези заздравяват правилно. Когато се приберете вкъщи, мястото на хирургията ще бъде зашито и облечено в защитен слой хирургично лепило. Това лепило ще пожълтява и ще започне да се бели след 7 до 10 дни и в този момент е ОК да го издърпате или да изчакате, докато се отлепи само.
Тъй като разрезите ви се лекуват, не е необичайно да видите синини около тях и да усетите подуване около региона, когато стоите или седите. Забележително е също, че белегът в крайна сметка може да се удебели и да се втвърди, което може да причини временно затруднено преглъщане; това обикновено отшумява след два до три месеца след операцията.
От решаващо значение за успешния резултат ще бъде гарантирането, че вашият разрез (или разрези) заздравява правилно и не се заразява. Ето кратък преглед на това, което можете да направите, за да популяризирате грижите за разрези:
- Внимавайте за кървене: Прекомерното кървене е рядко след първите четири часа след операцията. Въпреки това, потърсете спешна помощ, ако виждате кръв в превръзките си, особено през първите два дни след процедурата, особено ако това е съчетано с промени в гласа ви, подуване на врата или проблеми с дишането.
- Хигиена: Повечето ще бъдат посъветвани да прекъснат душ поне 24 часа след операцията. След това можете да вземете душове, стига да не накиснете напълно местата на разреза и да не ги триете. След душ използвайте сешоар, настроен на хладно, за да изсушите мястото. Най-добре изчакайте, докато разрезите ви заздравеят напълно, преди да вземете пълна вана.
- Носете слънцезащитен крем: Тъй като разрезът или разрезите ви заздравяват, не забравяйте да носите слънцезащитен крем, ако планирате да излизате на слънце. Това ще предотврати увреждането на слънцето и ще помогне да се сведе до минимум обезцветяването.
- Внимавайте за инфекция: Ако имате висока температура, прекомерно подуване, изтръпване или усещане за парене или виждате изпускания, вашият разрез вероятно е заразен. В тези случаи уведомете Вашия лекар и / или потърсете спешна помощ.
Дългосрочна грижа
Докато възстановяването от паращитовидната хирургия е относително бързо, запазването на положителните резултати от процедурата трябва да бъде усилие през целия живот. Това означава да внимавате за здравето си и в редки случаи да се грижите за продължителните странични ефекти от това лечение. Какво трябва да имате предвид в дългосрочен план? Ето няколко съвета:
Добавка на калций
В прозореца от 24 до 48 часа след операцията пациентите могат да получат хипокалциемия, състояние, при което нивата на калций в кръвта са твърде ниски, което води до мускулни крампи, изтръпване и други симптоми. В около 5% от случаите това състояние става постоянно и ще трябва да приемате предписани калциеви добавки.
Управление на нивата на витамин D
След операцията недостатъчните нива на витамин D също могат да доведат до хипокалциемия, нещо, което често се приема преди лечението. Въпреки това, това предоперативно лечение понякога може също да причини проблеми, водещи до камъни в бъбреците и хиперкалциемия.
В някои случаи може да е полезно да работите с паратиреоиден лекар или диетолог, за да измислите стратегии за осигуряване на здравословни нива на този витамин.
Възможни бъдещи операции
Ако паращитовидната хирургия не разреши pHPT или други състояния, може да са необходими други процедури.В напреднали случаи може да са необходими и допълнителни процедури, за да се уверите, че в тялото има поне един функциониращ паращитовидни жлези. Какви операции могат да последват тази? Има няколко:
Ревизия на паращитовидната хирургия
В случаите, когато pHPT се повтаря или продължава въпреки първоначалната операция, друга от останалите паращитовидни жлези е подута и възпалена.
Това може да се случи, ако хирурзите не са разпознали, че са засегнати други жлези, не са отстранили в достатъчна степен проблемната тъкан при първоначалното лечение или е имало други нежелани усложнения. Ревизионната хирургия е насочена към останалите, проблемни жлези или жлези.
Автотрансплантация
Ако всички паращитовидни жлези бъдат премахнати, човек ще трябва постоянно да следи нивата на калций. Като такъв, ако поради тежестта на случая или предишна паращитовидна хирургия пациентът е изложен на риск да загуби всички тези жлези, лекарите ще трансплантират част от тъканта в друга част на тялото.
Обикновено предмишницата е предпочитано място или на стерноклеидомастоидния мускул. След 4 до 6 седмици трансплантираният паратиреоид отново се активира.
Криоконсервация
Друга процедура, често срещана в тежки случаи на pHPT, водеща до риск от загуба на всички паращитовидни жлези, хирурзите могат да вземат малка проба от плътта и да я съхраняват. Ако е необходимо, хирургът може да размрази и имплантира тази тъкан по начина на автотрансплантация.
Дума от Verywell
Исторически и както се практикува днес, паращитовидната хирургия е била изключително успешна като помага на хората да се справят с трудностите на pHPT и хиперкалциемията. Въпреки че мисълта за подлагане на това лечение - или каквато и да е операция - може да е плашеща, ползите са неоспорими.
Освен подобренията във физическото здраве, проучванията показват, че до 70% от постоперативните пациенти изпитват значителен тласък в качеството на живот.Не само това, пациентите съобщават, че чувстват значителни подобрения в рамките на седмици или дори дни след това процедура.
Както и за толкова много хора, паратиреоидната хирургия може би е ключът, който отключва вратата към по-здрави и щастливи дни.












-and-aging.jpg)