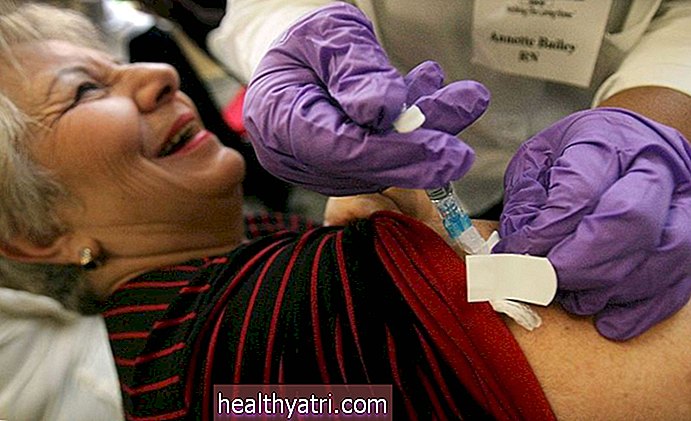
Трансплантацията на костен мозък е често спасителна процедура, при която стволовите клетки се отстраняват от костния мозък, филтрират се и се връщат обратно на същото лице или получател на дарение. Трансплантациите на костен мозък могат да бъдат използвани за лечение или дори лечение на някои заболявания, свързани с недостатъчно производство на стволови клетки или нездравословни стволови клетки в тялото, като апластична анемия и левкемия.
Дани Бланшет / EyeEm / Гети изображенияПричини за трансплантация на костен мозък
Костният мозък се намира в по-големи кости в тялото, като тазовите кости. Това е мястото за производство на стволови клетки, наричани още хематопоетични стволови клетки. Те са плюрипотенциални, което означава, че те са предшествениците, които могат да се развият в различните видове кръвни клетки, като бели кръвни клетки, червени кръвни клетки и тромбоцити. Ако нещо не е наред с костния мозък или производството на кръвни клетки е намалено, човек може да се разболее много или да умре.
Трансплантацията на костен мозък обикновено се извършва при пациенти с:
- Ракови заболявания като левкемия, лимфом и множествен миелом, при които костният мозък произвежда анормални кръвни клетки
- Болести на костния мозък като апластична анемия, при която костният мозък спира да произвежда кръвни клетки, необходими на тялото
В допълнение, трансплантациите на костен мозък се оценяват за много нарушения, вариращи от солидни тумори до други не-злокачествени нарушения на костния мозък, както и за множествена склероза и сърповидно-клетъчна болест.
Кой не е добър кандидат?
Може да ви откажат за трансплантация на костен мозък при следните обстоятелства:
- Имате неконтролирана инфекция.
- Имате тежко сърдечно, съдово, бъбречно, чернодробно или белодробно заболяване.
- Страдате от инвалидизираща психоза.
- Вие сте на възраст над 75 години.
През 2016 г. в Съединените щати са извършени общо 21 696 трансплантации на хематопоетични клетки. От тях 4847 (22%) са несвързани трансплантации. Една пета от тях (20%) използва костен мозък като източник.
Видове трансплантации на костен мозък
Има два основни типа трансплантации на костен мозък: автоложни и алогенни. Вашият лекар ще препоръча едното или другото въз основа на вида на заболяването, което имате, както и здравето на костния мозък, възрастта и цялостното ви здраве. Например, ако имате рак или друго заболяване (като апластична анемия) в костния мозък, не се препоръчва използването на собствени стволови клетки.
Автоложна трансплантация на костен мозък
Гръцкият префиксАвтоматичен-означава "аз". При автоложна трансплантация донорът е човекът, който също ще получи трансплантацията. Тази процедура, известна още като спасителна трансплантация, включва отстраняване на стволовите клетки от костния мозък и замразяването им. След това получавате висока доза химиотерапия, последвана от инфузия на размразените замразени стволови клетки.
Този тип трансплантация може да се използва за лечение на левкемии, лимфоми или множествен миелом.
Алогенна трансплантация на костен мозък
Гръцкият префиксало-означава "различен" или "друг". При алогенна трансплантация на костен мозък донорът е друго лице, което има генетичен тип тъкан, подобно на лицето, което се нуждае от трансплантацията.
Хаплоидентична трансплантация на костен мозък
С този тип алогенна трансплантация здравите, кръвотворни клетки от полусъгласен донор заместват нездравословните. Наполовина съвпадащият донор е точно това, което звучи: този, който отговаря на точно половината от вашите тъканни черти.
Немиелоаблативна трансплантация на костен мозък
При немиелоаблативна трансплантация на костен мозък, известна още като мини трансплантация на костен мозък, се дават по-ниски дози химиотерапия, които не унищожават напълно или „аблират“ костния мозък, както при типична трансплантация на костен мозък. Този подход може да се използва за някой, който е по-възрастен, или по друг начин може да не толерира традиционната процедура.
В този случай трансплантацията работи по различен начин и за лечение на болестта. Вместо да замести костния мозък, дарения мозък може да атакува раковите клетки, останали в тялото в процес, посочен като присадка срещу злокачествено заболяване.
Други трансплантации на стволови клетки
Трансплантацията на костен мозък е един от трите вида трансплантации на стволови клетки. При трансплантация, наречена трансплантация на периферна циркулираща кръвна клетка (PBSC), процес, наречен афереза, се използва за отстраняване на стволови клетки от кръвта, а не костен мозък. Стволовите клетки също могат да бъдат получени от банки от пъпна кръв, които съхраняват кръв от пъпната връв на бебето малко след раждането.
Получатели и дарители
Типовете тъкани се наследяват, подобно на цвета на косата или цвета на очите, така че е по-вероятно да намерите подходящ донор в член на семейството, особено брат или сестра.
Братята и сестрите са подходящи донори в 25% от случаите.
Донорите с половин съвпадение обикновено включват майката, бащата или детето на човек. Родителите винаги са половин мач за децата си. Братята и сестрите имат 50% шанс да бъдат полу-мач един за друг.
Повечето хора на възраст между 18 и 60 години, които са в добро здраве, могат да станат донори. Ако някой би искал да бъде считан за донор, той ще трябва да даде кръвна проба и да попълни формуляр. Уебсайтът на Националната програма за донорство на мозъка предлага полезна информация за започване на този процес.
Много хора получават костен мозък от членове на семейството и поради това не е необходимо да бъдат разглеждани заедно с други, които търсят дарение на несвързано лице.
Ако член на семейството не отговаря на получателя или няма свързани кандидати за донори, базата данни на Националния регистър на донорската програма на мозъка може да бъде търсена за несвързано лице, чийто тип тъкан съвпада.
По-вероятно е донорът, който произхожда от същата расова или етническа група като реципиента, да има същите тъканни черти. Понастоящем белите по-често даряват костен мозък, поради което самите бели правят по-голяма вероятност да намерите близък мач.
Тези, които са по-малко склонни да намерят близко съвпадение на костния мозък, ще имат много по-голям късмет в търсенето на дарение от пъпна връв; тези стволови клетки са по-„гъвкави“, както е казано, когато става въпрос за съвпадение с получатели.
Вашият екип по трансплантация ще Ви информира как протичат нещата с конкретния Ви мач и вероятно време на изчакване.
Преди трансплантацията
След като вашата застрахователна компания е разрешила вашата трансплантация, ще трябва да направите няколко теста, преди да се подложите на реалната трансплантация. Те включват:
- Кръвни тестове
- Тестове за урина
- Електрокардиограма (EKG), която измерва сърдечния ритъм и функция.
- Ехокардиограма, ултразвук на сърцето
- Рентгенова снимка на гръдния кош
- Тест за белодробна функция (PFT), който включва вдишване и издишване в машина за измерване на белодробната функция
- Компютърна томография (CT сканиране)
- Ядрено-магнитен резонанс (ЯМР)
- Позитронно-емисионна томография (PET сканиране)
- Биопсия на костен мозък - амбулаторна процедура за получаване на проби за тестване на функцията на костния мозък
Също така ще се срещнете със социален работник, заедно със своите болногледачи, за да обсъдите емоционални и практически аспекти на трансплантацията, като например колко време ще останете в болницата и кой ще се грижи за вас, след като сте вкъщи.
И накрая, ще ви бъде имплантирана централна линия. Това е малка тръба, поставена в голямата вена в гърдите или врата, точно над сърцето. Това улеснява вашите доставчици на здравни услуги да прилагат лекарства, да вземат кръвни проби и да извършват кръвопреливане. Това също ще намали броя на иглите, които ще ви трябват.
След като сте получили тестове преди трансплантацията и сте поставили централната си линия, ще имате така наречения „подготвителен“ или „кондициониращ“ режим, за да подготвите тялото си за самата трансплантация. Ще получите висока доза химиотерапия и / или лъчетерапия, за да унищожите всички ракови клетки в тялото и да освободите място за новите клетки. Режимът може да отнеме от два до осем дни и целенасочено ще унищожи имунната ви система, така че да не може да атакува дарените клетки след трансплантацията.
Нежеланите реакции през това време са същите като при всяка химиотерапия или лъчелечение и могат да включват гадене, повръщане, нисък брой бели кръвни клетки, рани в устата и загуба на коса.
Процесът на дарение
В реколтата от костен мозък стволовите клетки се събират директно от костния мозък. Донорът ще отиде в операционната и докато спи под анестезия, игла се вкарва или в бедрото, или в гръдната кост, за да се извлече костния мозък.
Според Националната програма за донорство на костен мозък, често срещаните странични ефекти от донорството на костен мозък, които могат да се появят в рамките на два дни (в зависимост от вероятността), включват болки в гърба или тазобедрената става, умора, болки в гърлото, мускулни болки, безсъние, главоболие, замаяност, загуба на апетит, и гадене.
Средното време за пълно възстановяване за даряване на костен мозък е 20 дни.
Процес на трансплантация
След като оригиналният костен мозък на човек бъде унищожен, новите стволови клетки се инжектират интравенозно, подобно на кръвопреливане. Ако клетките ви пристигнат замразени, медицинската сестра ще ги размрази в нагрята водна баня до леглото ви. Клетките се запазват с химикал, наречен диметилсулфоксид (DMSO), който предпазва клетките по време на процеса на замразяване и размразяване. Този консервант ще доведе до мирис на стаята ви за ден-два.
Когато са готови, клетките се вливат през централната линия в кръвта. След това те намират пътя си до костта и започват да растат и да произвеждат повече клетки, процес, известен като присаждане.
Ще Ви бъдат дадени лекарства за предотвратяване на възможна реакция на консерванта в стволовите клетки или костния мозък. Тези лекарства могат да ви заспят по време на процедурата. Вашите жизнени показатели ще бъдат проверявани често и ще бъдете внимателно наблюдавани от вашата медицинска сестра. Възможно е също да имате лош вкус в устата, да почувствате гъделичкане в гърлото или да почувствате кашлица по време на инфузията.
След трансплантацията кръвната Ви картина ще се следи ежедневно. Ще бъдете информирани за вашите резултати и при необходимост ще се извършват кръвопреливания на кръв и тромбоцити.
Усложнения
Най-критичното време обикновено е, когато костният мозък е унищожен, така че да останат малко кръвни клетки. Разрушаването на костния мозък води до значително намален брой на всички видове кръвни клетки (панцитопения).
Без белите кръвни клетки съществува сериозен риск от инфекция, така че ще бъдете изолирани и болничният персонал ще използва предпазни мерки при инфекция. Ниските нива на червените кръвни клетки (анемия) често изискват кръвопреливане, докато чакат новите стволови клетки да започнат да растат. Ниските нива на тромбоцитите (тромбоцитопения) в кръвта могат да доведат до вътрешно кървене.
Често усложнение, засягащо пациенти, получаващи донорен костен мозък, е заболяването присадка срещу гостоприемник (GvHD). Това се случва, когато белите кръвни клетки (Т клетки) в дарените клетки атакуват тъканите в реципиента; това може да бъде животозастрашаващо. За да предотвратите това, ще ви бъдат дадени имуносупресивни лекарства за неопределен период от време.
Възможно е химиотерапията с високи дози, както и редица други лекарства, необходими по време на трансплантация, да причинят намаляване на способността на белите дробове, сърцето, бъбреците или черния дроб да функционират. Тези токсичности за органи обикновено са леки, временни и обратими.
Стерилността обаче е потенциално усложнение на химиотерапията с високи дози. Въпреки че повечето пациенти, които се подлагат на трансплантация, след това ще бъдат безплодни, тези, които не желаят да забременеят, не трябва да приемат, че не могат. Трябва да се практикуват нормалните предпазни мерки за избягване на нежелана бременност.
След трансплантацията
Времето за присаждане на вашия костен мозък и започване на работа за създаване на нови бели клетки, червени клетки и тромбоцити се различава в зависимост от вида на трансплантацията, която получавате. Въпреки това, обикновено са необходими две до три седмици, докато броят на белите кръвни клетки бъде достатъчно висок, за да бъде изписан от болницата след трансплантация на костен мозък.
Понастоящем имате висок риск от инфекция, така че ще трябва да вземете предпазни мерки като:
- Прием на антибиотици, антивирусни и противогъбични лекарства, както и гранулоцитни колонистимулиращи фактори (G-CSF), както е предписано от Вашия лекар
- Избягване на взаимодействия с други хора
- Практикуване на правилна хигиена
- Избягвайте растения и цветя, които могат да приютят бактерии
- Избягване на определени храни
Вашият брой на белите кръвни клетки може да е в нормални граници, когато сте изписани от болницата, но имунната ви система може да не функционира нормално в продължение на една година. Ето някои насоки, които да ви помогнат да се предпазите от инфекция:
- Уверете се, че ръцете са измити след докосване на животно, преди и след хранене, преди приготвяне на храна, след използване на тоалетната и преди прием на лекарства. (Ако трябва да смените пелена на бебето, носете ръкавици за еднократна употреба и мийте ръцете си веднага след това.)
- Избягвайте големи тълпи и хора с инфекции или настинки за поне един месец.
- Избягвайте да плувате в океани, езера, обществени басейни, реки или горещи вани в продължение на три месеца.
- Говорете с Вашия лекар, преди да получите имунизации.
Също така си струва да измервате температурата си по едно и също време веднъж или два пъти на ден, за да можете да повишите температурата, което може да е ранен индикатор за инфекция.
Незабавно се обадете на Вашия лекар, ако получите някой от следните симптоми:
- Температура по-висока от 100,5 градуса F
- Постоянна кашлица
- Втрисане с или без треска или които се появяват след зачервяване на централната линия
- Гадене и повръщане
- Постоянна болка
- Диария, запек или болка при дефекация
- Задух
- Зачервяване, подуване, дренаж или болезненост на мястото на вашия катетър
- Болка, парене или повишена честота на уриниране
- Рани в устата или гърлото
- Всяка рана или рана, която не зараства
- Всяко необичайно вагинално отделяне или сърбеж
- Излагане на варицела
- Внезапни натъртвания или копривна треска
- Главоболие, което продължава или някакво тежко главоболие
- Замъглено виждане
- Постоянно световъртеж
Прогноза
Целта на трансплантацията на костен мозък е да излекува болестта. Може да е възможно лечение за някои видове рак, като някои видове левкемия и лимфом, но за други ремисията е най-добрият резултат. Ремисията се отнася до период, в който няма признаци или симптоми на рак.
След трансплантация ще трябва да посетите Вашия лекар и да направите тестове, за да следите за признаци на рак или усложнения от трансплантацията. Някои пациенти ще получат рецидив на заболяването си дори след трансплантация.
Няма общ процент на преживяемост при трансплантации на костен мозък, тъй като оцеляването зависи от множество фактори, включително възрастта, конкретното ви заболяване, доколко съвпадат здравите стволови клетки и цялостното ви здраве преди трансплантацията.
Националната програма за донорство на костен мозък има директория на центровете за трансплантация с данни за едногодишния процент на оцеляване на всеки.
Подкрепа и справяне
Трансплантацията на костен мозък може да бъде много физически и емоционално изживяване.Повечето болници и центрове за трансплантации ще предлагат услуги за поддръжка както за вас, така и за близките ви, докато преминавате през процеса.
Националният регистър на донорите на мозък / Be the Match Support Center предлага индивидуални, партньорски и групови програми за подкрепа, както и препоръки към други ресурси за поддръжка.



















-is-treated.jpg)