Смята се, че 323 630 мъже в САЩ са починали от рак през 2018 г. Без да се включва немеланомният рак на кожата, комбинацията от рак на белия дроб, рак на простатата и колоректален рак представлява почти половината от тези смъртни случаи.
Смъртността от рак е по-висока при мъжете, отколкото при жените. Въз основа на статистически данни от 2011-2015 г. процентът на смъртност от рак е 196,8 на 100 000 мъже и 139,6 на 100 000 жени.
Като цяло, 38,4% от мъжете и жените ще бъдат диагностицирани с рак в даден момент от живота си (с изключение на рака на кожата).
За щастие, като цяло процентът на преживяемост се подобрява, дори при някои трудни за лечение ракови заболявания и повече хора живеят извън рака.
От 2012 до 2016 г. смъртността от рак намалява с 1,8% сред мъжете, въпреки че при някои специфични видове рак се наблюдава увеличение.По-доброто лечение, както и ранното откриване (особено при рак на дебелото черво), спасяват живота.
Най-доброто лекарство обаче е превенцията. Не винаги е трудно и не винаги е очевидно.
Например излагането на газ радон в дома е водещата причина за рак на белите дробове при непушачи.Тази причина е напълно предотвратима, но първо трябва да знаете дали имате проблем.
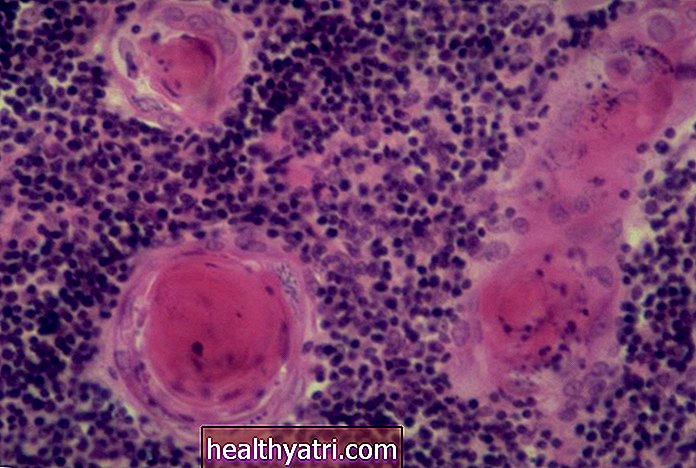
Рак на белия дроб
Istockphoto.com/Stock Photo / nandyphotos
Ракът на белия дроб е причината номер едно за смъртните случаи, свързани с рака при мъжете, причинявайки повече смъртни случаи, отколкото следващите три водещи причини - рак на простатата, колоректален рак и рак на панкреаса - взети заедно.
Очакваше се ракът на белия дроб да бъде отговорен за 76 650 смъртни случая при мъжете през 2019 г.
Симптомите на рак на белия дроб при мъжете могат да включват постоянна кашлица, кашляне на кръв, пресипналост и задух.
Вече се предлага скринингов тест за рак на белия дроб, който според проучванията може да намали смъртността от рак на белия дроб с 20%. Тестът се препоръчва за хора:
- Между 55 и 80
- Които имат поне 30 опаковки годишна история на тютюнопушенето
- Пушете или откажете цигарите през последните 15 години
Вашият лекар може да пожелае да разгледа и другите ви рискови фактори, когато говори за скрининг.
Рисковите фактори за рак на белия дроб включват тютюнопушенето, но има и други важни рискови фактори.
Например 21 000 души се очаква да умрат от индуциран от радон рак на белия дроб тази година. За да разберете този брой, помислете, че се очаква около 40 000 жени да умрат от рак на гърдата.
Радонът е открит във всичките 50 щата, в нови и стари домове и въпреки че някои региони на страната са по-склонни да имат повишен радон в дома си, единственият начин да разберете, че сте в безопасност е да направите тестване на радон.
Комплект от 10 долара от магазина за хардуер, последван от смекчаване на радона, ако е необходимо, може да елиминира този риск за вас и вашето семейство.
За щастие, след много години на малка промяна в процента на преживяемост при рак на белия дроб, оцеляването се подобрява и новите лечения правят разлика.
За да сте сигурни, че получавате възможно най-доброто лечение, добре обмислете второ мнение, за предпочитане в онкологичен център, който вижда голям брой хора с рак на белия дроб, и се включете в прекрасните онлайн общности за подкрепа на рака на белия дроб.
Рак на простатата
Istockphoto.com/Stock Photo / дизайнер491
Ракът на простатата е втората най-честа причина за смъртни случаи, свързани с рака при мъжете в Съединените щати, които се очаква да бъдат отговорни за 31 620 смъртни случая през 2019 г.
Ако сте изненадани, че смъртните случаи от рак на белия дроб при мъжете надхвърлят смъртните случаи от рак на простатата, това е така, защото честотата - броят на хората с диагноза рак на простатата - е много по-голяма от честотата на рак на белия дроб.
Разликата се крие в степента на оцеляване на двете заболявания. Докато общата петгодишна преживяемост при рак на простатата се доближава до 99%, тази при рак на белия дроб остава около 16% до 17%.
Докато повечето мъже са диагностицирани преди да имат симптоми, симптомите на рак на простатата могат да включват:
- Честота на уриниране (необходимост от по-често уриниране)
- Колебание на урината (необходимо е известно време, за да започне уриниране)
- Никтурия (необходимост от уриниране през нощта)
- Кръв в урината или спермата
- Болка в костите от рак на простатата, който се разпространява в костите
Наличието на фамилна анамнеза за рак на простатата увеличава риска от развитие на болестта.
Диагностицирането и стадирането на рака на простатата често започва с годишен дигитален ректален преглед и кръвен тест за специфичен за простатата антиген (PSA).
PSA скринингът е спорен. Отстрани твърди, че това води до свръхдиагностика - диагностика и лечение на състояние, което никога не би причинило проблем. Останалите странични броячи, че ранното откриване на високостепенна болест може да спаси човешки живот.
Колоректален рак
Istockphoto.com/Stock Photo / декада3d
Комбинацията от рак на дебелото черво и рак на ректума е третият водещ убиец на рак при мъжете.
И все пак за разлика от ограничения скрининг за рак на белия дроб и противоречията при скрининга, свързани с рак на простатата, скринингът за рак на дебелото черво за общото население може ясно да спаси човешки живот.
Скринингът за рак на дебелото черво, за разлика от някои други скринингови тестове при мъже, постига две цели:
- Първична профилактика на рак на дебелото черво
- Ранно откриване, когато е в най-ранните и лечими етапи
За да разберете това, е полезно да знаете, че много видове рак на дебелото черво възникват при полипи. Аденоматозните полипи могат да прогресират от предраков стадий до раков тумор и този процес може да отнеме до 10 или 20 години.
Премахването на полипи, които могат да прогресират до рак, може да попречи на развитието на рак. Тестове като колоноскопия също могат да открият ранни ракови заболявания в дебелото черво, които след това могат да бъдат отстранени, преди да пораснат и да се разпространят в околните органи и извън тях.
Повечето хора се съветват да започнат скрининг за рак на дебелото черво на 50-годишна възраст (45 за афро-американците), освен ако нямат фамилна анамнеза. В зависимост от фамилната анамнеза и свързаните с дебелото черво медицински състояния, скринингът на дебелото черво може да започне в много по-млада възраст.
Ако сте сред многото, които се притесняват при мисълта за тестове като колоноскопия, може да ви помогне да претеглите тази процедура и да я сравните с лечението на рак, който се е утвърдил.
Дори и при скрининг (и преди да достигнете възрастта, на която скринингът се препоръчва за вас), е важно да сте наясно с предупредителните признаци и симптоми на рак на дебелото черво. Тези симптоми могат да включват:
- Промяна в движенията на червата (всякакъв вид промяна)
- Кръв в изпражненията (червена или тъмна)
- Тънки като молив изпражнения
- Дискомфорт в долната част на корема
Както при рака на белия дроб, новите лечения за напредналите стадии на рака на дебелото черво имат значение за някои хора, живеещи с това заболяване.
Рак на панкреаса
Istockphoto / Stock Photo / Eraxion
Ракът на панкреаса е четвъртият най-фатален рак при мъжете. Докато честотата на рак на дебелото черво е много по-ниска от тази на простатата или дори рак на дебелото черво, процентът на оцеляване остава лош.
Общата петгодишна преживяемост за най-ранния стадий на заболяването (стадий 1А) е 14%. Оцеляването при IV стадий на заболяването (етапът, при който повечето хора са диагностицирани) е само 1%.
Рисковите фактори включват:
- Пушене
- Еврейски етнос
- Хроничен панкреатит
- Диабет
Ракът на панкреаса може да протича в семейства. Има повишен риск при хора, носещи мутации на BRCA2 "ген на рака на гърдата". Въпреки че няма скринингов тест за общата популация, скринингът може да бъде препоръчан за някои хора с генетично предразположение.
Това е една от причините да споделяте внимателна семейна медицинска история с Вашия лекар е важно. Може да се обмислят редица индивидуализирани образни изследвания за ранно откриване при хора в риск от рак на панкреаса, както и кръвни тестове за туморни маркери като CA 19-9 и CEA.
Донякъде изненадващ рисков фактор, който наскоро се появи, е връзката между заболяванията на венците и рака на панкреаса.
Симптомите на рак на панкреаса често са неспецифични (причинени от много състояния) и могат да включват:
- Жълтеница (пожълтяване на кожата)
- Сърбеж
- Необяснима загуба на тегло
- Загуба на апетит
- Болка в корема
Неочаквана диагноза диабет може също да бъде предупредителен знак, тъй като туморът в панкреаса може да попречи на производството на инсулин.
Въпреки че ракът на панкреаса има репутацията на изключително агресивен и бързо фатален, след като бъде диагностициран, неотдавнашният напредък в медицината дава надежда, че тази репутация ще бъде оспорена в близко бъдеще.
Чернодробен и интрахепатален жлъчен канал
Istockphoto.com/Stock Photo / декада3d
Раковите заболявания на черния дроб и жлъчния канал са петата водеща причина за смъртни случаи, свързани с рака при мъжете в САЩ.
Важно е да се разграничи „рак на черния дроб“ от „метастази в черния дроб“, тъй като много хора, които говорят за рак на черния дроб, всъщност се позовават на рак, който се е разпространил в черния дроб от други области на тялото.
Ако ракът произхожда от черния дроб, той се нарича „първичен рак на черния дроб“. Ако ракът произхожда от друг орган, той се нарича рак на този орган, метастатичен в черния дроб, като рак на белия дроб, метастатичен в черния дроб.
Много често срещани видове рак при мъжете - включително рак на белия дроб, рак на панкреаса и рак на дебелото черво - могат да се разпространят в черния дроб.
Рисковите фактори за рак на черния дроб включват:
- История на прекомерен прием на алкохол
- Хронична инфекция с хепатит В
- Хепатит С инфекция,
- Наследствен синдром, известен като хемохроматоза
- Излагане на афлатоксин (Афлатоксинът е плесен, която понякога се среща в фъстъци, царевица или животни, хранени с фураж, съдържащ плесента. По-често се среща в по-слабо развитите региони.)
Симптомите на рак на черния дроб са подобни на тези на рак на панкреаса и могат да включват:
- Жълтеница
- Загуба на апетит
- Болка в корема
Понастоящем не се предлага общ скрининг тест за рак на черния дроб, въпреки че скринингът може да бъде препоръчан за някои хора в риск, като хора с хронична инфекция с хепатит В или цироза.
Левкемия
s при мъжете.Istockphoto.com/Stock Photo / дизайнер491
Левкемията не е едно заболяване, но включва:
- Остра миелоидна левкемия (ОМЛ)
- Хронична миелоидна левкемия (ХМЛ)
- Остра лимфоцитна левкемия (ВСИЧКИ)
- Хронична лимфоцитна левкемия (ХЛЛ)
- Други форми
Тъй като това е рак, свързан с кръвта, симптомите обикновено не се намират в един регион, както може да са симптомите на други видове рак. В допълнение, симптомите на левкемия често се припокриват с много други състояния и могат да включват:
- Умора
- Чувство за слабост
- Лесно натъртване
- Болки в костите и ставите
- Чести инфекции
Причините за левкемия варират в зависимост от вида, но могат да варират в широки граници от излагане на околната среда до генетично предразположение, като например при синдрома на Даун.
През последните години лечението се подобри драстично за няколко вида левкемия. ВСИЧКИ, типът, който най-често се среща при деца, е бил бързо фатален. Сега, с лечението, приблизително 80% от децата постигат дългосрочно оцеляване без болести.
Лечението на ХМЛ се подобри значително. До 2001 г. ХМЛ се смяташе за бавно растящ (отначало), но почти универсален фатален рак.
Оттогава Gleevec (иматиниб) и лекарства от второ поколение са довели до дългосрочен контрол на заболяването за много хора, които демонстрират ранен и устойчив молекулярен отговор на Gleevec.
Отличният отговор на Gleevec при ХМЛ е принципно доказателство, че при някои злокачествени заболявания могат да се постигнат дългосрочни отговори, без да се изкорени болестта.
Въпреки невъзможността да се "излекуват" някои видове рак, се надяваме, че много видове рак в крайна сметка ще могат да бъдат управлявани като хронично заболяване, като това, което управляваме при диабет.
Рак на хранопровода
Istockphoto.com/Stock Photo / yanyong
Ракът на хранопровода е седмият най-фатален рак при мъжете в САЩ.
Има два основни типа рак на хранопровода:
- Аденокарцином
- Плоскоклетъчен карцином
Те се различават по видовете клетки, от които произхожда ракът. Докато в миналото плоскоклетъчният карцином е бил най-често срещан, аденокарциномът сега е най-честата форма на заболяването.
Симптомите на рак на хранопровода могат да включват:
- Затруднено преглъщане
- Болезнено преглъщане
- Усещане, че нещо е заседнало в гърлото
- Неясни симптоми като пресипналост, необяснима загуба на тегло или постоянна кашлица
Тъй като тези симптоми са често срещани при много други състояния, ракът на хранопровода често се диагностицира в по-късните стадии на заболяването.
Рисковите фактори варират в зависимост от вида на рака на хранопровода.
Плоскоклетъчният карцином на хранопровода е свързан с тютюнопушенето и обилното пиене.
Рисковите фактори за аденокарцином на хранопровода включват хронична гастроезофагеална рефлуксна болест (ГЕРБ) и хранопровода на Барет, което се нарича възпалително състояние на хранопровода, свързано с ГЕРБ.
Няма общ скрининг тест за рак на хранопровода, но има няколко стъпки за скрининг на разположение на хората в риск.
Анамнезата за ГЕРБ, особено съчетана с други симптоми, увеличава риска от развитие на хранопровода на Барет. Наличието на анамнеза за хранопровода на Барет от своя страна увеличава риска от рак на хранопровода с между 30% и 60%.
Първата стъпка към диагнозата е оценката на някой с хронична ГЕРБ.
Въпреки че медицинските организации и раковите центрове се различават донякъде в критериите за скрининг на хранопровода на Барет и рака на хранопровода, Американският колеж по лекари препоръчва да се направи скринингова ендоскопия за:
- Хора с ГЕРБ и „симптоми на аларма“ (затруднено преглъщане, кървене, анемия, загуба на тегло, повтарящо се повръщане)
- Хора със симптоми на ГЕРБ, които продължават въпреки лечението с инхибитор на протонната помпа от четири до осем седмици
- Мъже над 50 години с хронична ГЕРБ в продължение на поне пет години и други рискови фактори (затлъстяване, симптоми на нощен рефлукс, употреба на тютюн, хиатална херния, излишно тегло в корема)
Важно е да се отбележи, че има и други ситуации, които могат да налагат скрининг или скрининг на по-ранна възраст.
Втората стъпка е наблюдение на хора, на които е поставена диагноза хранопровод на Барет или други свързани с констатациите.
Времето между скринингите варира значително при различните институции и също зависи от тежестта на находките при първоначалната ендоскопия.
Общата петгодишна преживяемост при рак на хранопровода е 18% и варира значително в зависимост от етапа на поставяне на диагнозата. Петгодишната преживяемост за хората, които имат локално диагностицирана болест, е 40%. Той спада до 4% за тези, които имат далечно разпространение на болестта.
Рак на пикочния мехур
Istockphoto.com/Stock Photo / дизайнер491
Ракът на пикочния мехур е осмата водеща причина за смъртни случаи, свързани с рака в Съединените щати, и четвъртият водещ рак, диагностициран при мъжете.
Има няколко вида рак на пикочния мехур, като най-често срещаният е преходно-клетъчен карцином.
Приблизително при 50% от мъжете ракът на пикочния мехур се диагностицира на етап, когато се счита за неинвазивен, като засяга само вътрешния слой клетки в пикочния мехур.
Други 35% от мъжете са диагностицирани, когато болестта е навлязла по-дълбоко в тъканите на пикочния мехур и само в 15% от случаите ракът се е разпространил в отдалечени органи по време на диагностицирането.
Поради тази причина и тъй като не се предлага общ инструмент за скрининг, е важно да сте наясно с възможните симптоми на рак на пикочния мехур. Те могат да включват:
- Хематурия (кръв в урината)
- Болезнено уриниране
- Често уриниране
Рисковите фактори за рак на пикочния мехур включват:
- Професионално излагане на химикали (особено в багрилната промишленост)
- Пушене
- Някои лекарства и билкови добавки
- Фамилна анамнеза за заболяването
Имайте предвид, че има няколко вида рак, свързани с тютюнопушенето, в допълнение към рака на белите дробове и тютюнопушенето се смята за причина при до 50% от мъжете с рак на пикочния мехур.
Неходжкинов лимфом
Istockphoto.com/Stock Photo / Eraxion
Неходжкинов лимфом (NHL,) рак, който започва в лимфоцитите (вид бели кръвни клетки, е деветият най-фатален рак при мъжете.
Има над 30 вида NHL, които се разделят на две основни групи в зависимост от вида на засегнатите лимфоцити: В клетки или Т клетки. Поведението на тези тумори варира в широки граници, като някои лимфоми се развиват много бавно, докато други са много агресивни.
Симптомите зависят от това къде възникват засегнатите лимфни възли.
- В гърдите: Задух и натиск в гърдите
- В корема: Усещане за ситост след малко хранене
- В областта на шията: Видимо уголемени лимфни възли
Неспецифичните симптоми също са много чести и могат да включват:
- Нощно изпотяване
- Умора
- Необяснима загуба на тегло
Рисковите фактори са много разнообразни и различни от някои други видове рак. Те могат да включват:
- Дългосрочни инфекции като инфекциозна мононуклеоза или хеликобактер пилори
- Излагане на професионални и битови химикали и пестициди
- Радиация
Тъй като има толкова много видове и подтипове на НХЛ, е трудно да се говори за прогноза. Въпреки това, общата петгодишна преживяемост на хората с НХЛ е приблизително 69%.
Рак на бъбреците
Istockphoto.com/Stock Photo / wildpixel
Ракът на бъбреците е 10-тата най-честа причина за смъртни случаи, свързани с рака при мъжете в САЩ. Ракът на бъбреците възниква в клетките на бъбреците, двустранни органи с размер на юмрук, които лежат зад другите ни органи в корема.
Най-често срещаният тип рак на бъбреците, представляващ около 90% от тези видове рак, е бъбречно-клетъчен карцином. Други видове включват преходно-клетъчен карцином, тумор на Wilms и бъбречен сарком.
Симптомите могат да включват:
- Кръв в урината
- Болка или бучка от едната страна на корема
- Неспецифични симптоми като умора, треска или загуба на тегло
И тютюнопушенето, и излишното телесно тегло са свързани с рак на бъбреците, но наследствеността също играе роля за някои хора.
Генетичното заболяване на болестта на Фон Хипел-Линдау увеличава риска от рак на бъбреците, а фамилната анамнеза, особено анамнеза за рак на бъбреците при брат или сестра, увеличава риска.
Някои химически експозиции, както и някои лекарства за болка, повишават риска, което не е изненадващо, тъй като бъбреците функционират като филтър за нашата кръв.
Наличието на анамнеза за повишено кръвно налягане увеличава риска от рак на бъбреците, въпреки че не е известно дали това се дължи на високо кръвно налягане или лекарствата, използвани за лечение на хипертония.
Честотата на рака на бъбреците изглежда се увеличава, въпреки че изследователите не са сигурни дали наистина има повече хора, които развиват рак на бъбреците, или ако достъпът до подобрени образни изследвания просто улеснява откриването на рака.












.jpg)




-people.jpg)